Saúde
IST: tipos, sintomas, exames, prevenção, tem cura?
 DST-minuto-saudavel.png
DST-minuto-saudavel.pngIST é a sigla para o termo Infecção Sexualmente Transmissível, conhecida antigamente pela sigla DST e substituído em 2016 por IST pelo Departamento Nacional de IST/AIDS e Hepatites Virais, tendo em vista que as pessoas podem contrair e transmitir o vírus sem apresentar sintomas de doenças.
As condições que recebem essa classificação são infecções causadas por vírus, bactérias e outros microorganismos transmitidos, principalmente, por relações sexuais sem o uso de preservativo com uma pessoa que esteja infectada.
Geralmente, os sintomas característicos dessas infecções são feridas, corrimentos, bolhas ou verrugas, mas podem ter efeitos sistêmicos, ou seja, afetar todo o organismo, como é o caso do HIV e a sífilis.
As ISTs mais conhecidas pelo público são o HPV, HIV, gonorreia, clamídia, sífilis, herpes e as hepatites virais, contudo, existe uma variedade de doenças que podem ser transmitidas por meio de relações sexuais.
Para saber mais sobre citomegalovírus, assim como informações importantes sobre o impacto do vírus na gravidez, continue acompanhando o artigo!
Índice - Neste artigo, você vai encontrar:
- DST ou IST?
- Tipos
- Herpes genital
- Sífilis
- Gonorreia
- Clamídia
- HPV
- Hepatites Virais
- Cancro Mole
- HTLV
- HIV/AIDS
- Mycoplasma genitalium
- Doença inflamatória pélvica (DIP)
- Ebola
- Donovanose
- Linfogranuloma venéreo
- Tricomoníase
- Zika
- Exames
- Fatores de risco
- IST tem cura?
- Qual o tratamento?
- Como se prevenir?
DST ou IST?
Como vimos anteriormente, por muito tempo foi utilizado o termo DST, porém, ele trazia um significado errôneo, tendo em vista que nem toda ‘’Doença sexual transmissível’’ tinha sintomas de doença. Além disso, existe uma diferença sutil, porém, significativa entre doenças e infecções.
Quando se fala em doenças, pressupõe-se que haja sinais e sintomas evidentes, enquanto no caso das infecções, não necessariamente existem manifestações. Ou seja, como na maioria das condições sexualmente transmissíveis, o indivíduo pode estar infectado e não apresentar sinais ou sintomas, portanto, o mais correto seria usar o termo “infecção”.
Leia também: Quais são as principais doenças bacterianas?
Tipos de IST

Existem muitas IST, e apesar da forma de contagio ser similar, os tratamentos divergem.
Ao contrário do que pensa a maioria das pessoas, a gama de infecções sexualmente transmissíveis é muito mais ampla e diversa do que simplesmente HIV, herpes e sífilis. Entenda mais sobre cada uma delas a seguir:
Herpes genital
A herpes genital é uma IST causada pelo vírus Herpes simplex do tipo 1 ou 2 (HSV-1 ou HSV-2) e costuma atacar a pele ou as membranas mucosas dos genitais. Por essa razão, costuma provocar feridas, dores, coceiras e desconforto nas regiões acometidas.
A transmissão dessa doença normalmente ocorre quando a doença está ativa, ou seja, quando existem lesões visíveis na região genital. Entretanto, é possível que haja transmissão quando a infecção já está em remissão (quando as feridas e úlceras já desapareceram), pois podem haver vírus nas secreções genitais dos homens e mulheres.
Estima-se que aproximadamente 70% das transmissões ocorram na fase assintomática, já que enquanto os sintomas se manifestam o paciente costuma evitar se relacionar sexualmente.
Leia mais: Fases e sintomas do herpes genital: como são as crises?
Principais sintomas
Os principais sintomas da herpes são:
- Surgimento de feridas na região genital;
- Ardência ao urinar;
- Ardência e dor ao defecar;
- Ínguas na virilha;
- Formigamento, coceira e queimação ao redor dos órgãos genitais;
- Pequenos agrupamentos de bolhas e feridas;
- Apetite reduzido;
- Febre;
- Mal-estar geral;
- Dores musculares na parte inferior das costas, nádegas, coxas ou joelhos;
- Cansaço.
Transmissão
Durante as relações sexuais desprotegidas, pode acontecer a transmissão das duas cepas de vírus, HSV-1 e HSV-2. A herpes causada pela HSV-1, chamada de herpes labial, costuma causar feridas na região da boca, mas pode atingir a região íntima se houver transmissão pelo sexo oral. Ou seja, a transmissão da herpes, de modo geral, pode ocorrer durante relações sexuais desprotegidas.
A transmissão ocorre principalmente quando uma pessoa saudável tem contato direto com a pele de uma pessoa infectada que apresenta lesões visíveis. Entretanto, como mostram os dados, aproximadamente 70% das transmissões acontecem em casos assintomáticos, isto é, quando não há feridas ou sintomas aparentes.
Dessa forma, conseguimos reduzir as causas da transmissão às causas:
- Pelo contato direto com feridas durante crises de herpes;
- Pela saliva, se o(a) parceiro(a) tiver herpes oral;
- Por secreções genitais se o(a) parceiro(a) tiver herpes genital;
- Pelo contato com a pele no local onde a infecção aconteceu, sendo genital ou oral;
- Ao compartilhar brinquedos sexuais infectados.
Complicações
Se não tratada corretamente, a herpes pode trazer alguns problemas para a saúde das mulheres e dos homens infectados. Dentre eles, os principais são:
- Danos ao feto: se a mãe transmitir a doença para o bebê durante a gestação, podem acontecer danos cerebrais, cegueira e até mesmo a morte da criança;
- Problemas na bexiga: a doença causa feridas na região da uretra, obstruindo a saída de urina, sendo muitas vezes necessário o uso de um cateter para fazer drenagem;
- Meningite: o vírus da herpes pode ser um causador de inflamações na meninge, uma membrana responsável por proteger o cérebro e a medula espinhal;
- Retite: inflamação que acontece no reto, causada, na maior parte das vezes, por relações sexuais sem o uso de preservativo;
- Infecções mais graves: o vírus da herpes pode se desenvolver em locais muito mais graves, como o cérebro, olhos, esôfago, fígado, medula espinhal e os pulmões.
Sífilis
A sífilis é causada pela bactéria Treponema pallidum e é transmitida através do contato com lesões genitais, lábios ou boca, além de ser transmitida de mãe para filho durante a gestação.
Segundo dados da Organização Pan-Americana de Saúde, somente em 2012, a transmissão materno-infantil provocou aproximadamente 143 mil mortes fetais precoces ou o nascimento de bebês mortos. Os dados apontam para 62 mil mortes neonatais (até 27 dias após o parto) e 44 mil nascimentos prematuros ou de crianças abaixo do peso.
A condição costuma apresentar fases distintas, com sintomas específicos, sendo dividida em sífilis primária, secundária e terciária. Normalmente, essas fases são intermitentes e há períodos de latência, ou seja, em que a doença não se manifesta.
Em 2017, percebeu-se que houve um aumento significativo dos casos relacionados à sífilis no Brasil. De 2010 a 2016, houve um aumento de mais de 5.000% no número de casos diagnosticados, sendo que o número pulou de 1.249 em 2010 para 87.593 em 2016.
Por isso, é essencial que se invista no acesso à penicilina benzatina, o antibiótico que nos permite atingir a cura da doença. A Organização Mundial da Saúde (OMS), por exemplo, considera que é de vital importância para saúde da população e das crianças que ainda vão nascer que os governos invistam em iniciativas para acabar com sua escassez, que só vem aumentando com os anos.
Portanto, focar na prevenção é essencial. Além de ser muito mais barato, as experiências dos países que priorizam a prevenção de doenças, como é o caso de Cuba, Canadá e Inglaterra, têm se mostrado significativamente mais efetivas na erradicação de muitas patologias.
Principais sintomas
Os sintomas da sífilis variam de acordo com o estágio da doença. Quando ela ainda está no seu estágio inicial, ou seja, quando é sífilis primária, ocorre o aparecimento do cancro duro, pequenas lesões avermelhadas nos órgãos genitais e na boca. Essa ferida é geralmente única, aparecendo no local de entrada da bactéria.
Por outro lado, quando se encontra na fase secundária, que ocorre de 6 a 8 semanas depois do desaparecimento das lesões causadas pela sífilis primária, novas lesões começam a surgir, dessa vez espalhadas pela pele e nos órgãos internos.
Os principais sintomas da sífilis secundária são:
- Manchas vermelhas na pele, boca, nariz, palmas das mãos e plantas dos pés;
- Descamação da pele;
- Ínguas (caroços), especialmente na região genital;
- Dor de cabeça;
- Dor muscular;
- Dor de garganta;
- Mal-estar;
- Febre leve (abaixo de 38ºC);
- Falta de apetite;
- Perda de peso.
Essa fase costuma perdurar por 2 anos e surge em forma de surtos que regridem espontaneamente, mas que passam a ser cada vez mais duradouros.
A sífilis terciária, por outro lado, só aparece em pacientes que não conseguiram combater com efetividade a doença em sua fase secundária ou que não fizeram o tratamento adequado. Os principais sintomas desse estágio são:
- Lesões na pele, boca e nariz;
- Acometimento de órgãos internos, como coração, nervos, ossos, músculos, fígado e vasos sanguíneos;
- Dor de cabeça constante;
- Náuseas e vômitos frequentes;
- Rigidez do pescoço;
- Convulsões;
- Perda auditiva;
- Vertigem;
- Insônia;
- Acidente Vascular Cerebral (AVC);
- Reflexos exagerados;
- Pupilas dilatadas;
- Delírios e alucinações;
- Diminuição da memória recente;
- Diminuição das funções cognitivas.
Leia mais: Quais os sintomas da sífilis primária, secundária e terciária?
Transmissão
A principal forma de transmissão da sífilis é por meio da relação sexual desprotegida com uma pessoa infectada. Os riscos de contaminação são maiores quando há a presença de feridas na região íntima masculina e feminina, pois facilita a passagem da bactéria para o sangue.
Se houver feridas na boca ou na pele, a sífilis pode ser transmitida através do beijo ou do contato com as lesões. Durante a gravidez, mulheres que não trataram a sífilis correm o risco de passar a doença para o feto (sífilis congênita).
Em alguns casos, a infecção também pode ser transmitida através de objetos contaminados, como agulhas de tatuagem, seringas, transfusões e doações de órgãos ou brinquedos sexuais.
Complicações
Se não tratada, a sífilis pode evoluir e se espalhar por todo o organismo, causando complicações graves, além de aumentar o risco de infecção por HIV e, em mulheres, causar complicações na gravidez, como:
- Surgimento de inchaço na pele, ossos, fígado e outros órgãos, podendo evoluir para tumores caso não recebam a atenção necessária;
- Problemas neurológicos, como AVC, meningite, surdez, problemas de visão e demência;
- Aneurisma e inflamação da aorta e de outras artérias e vasos sanguíneos.
Durante a gravidez, não é incomum que a mulher infectada passe a doença para o bebê, o que eleva os riscos de aborto e morte durante a gestação ou após os primeiros dias de vida.
Gonorreia
A gonorreia é uma IST bastante comum causada por uma bactéria chamada Neisseria gonorrhoeae, também conhecida como Gonocco. As principais áreas afetadas por esse microrganismo são os genitais, o reto e a garganta, mas também pode afetar os olhos.
Essa bactéria costuma se proliferar em ambientes úmidos e quentes, o que facilita o crescimento em locais como a uretra, reto e vagina, entretanto, ao contrário do que muitos imaginam, ela não é transmitida através da ejaculação.
A infecção costuma causar sintomas como ardência ao urinar, corrimento uretral ou vaginal, coceira, erupções e hemorragias. Quando não tratada corretamente, pode ter complicações sérias como meningite, alterações sanguíneas e até mesmo infertilidade.
Principais sintomas
Os principais sintomas masculinos são:
- Corrimento uretral;
- Ardor ao urinar;
- Dores Intestinais;
- Hemorragia;
- Coceira.
Nas mulheres, os principais sintomas são:
- Dores durante relações sexuais;
- Ardor ao urinar;
- Corrimento vaginal;
- Coceira na região vaginal.
Transmissão
A gonorreia é transmitida especialmente através de relações sexuais. Entretanto, mesmo em contato com a bactéria, as chances de transmissão durante uma relação sexual são de 50% a 70%. Se a relação se repetir de maneira desprotegida, as chances de transmissão sobem para 90% a 100%.
Além disso, a condição também pode ser transmitida de maneira vertical, isto é, da mãe para o bebê durante o parto.
Complicações
Se não tratada corretamente, a gonorreia pode trazer complicações graves para os homens e mulheres, como:
- Artrites infecciosas;
- Meningite;
- Osteomielite (infecção dos ossos);
- Endocardite (infecção nas válvulas do coração);
- Hepatite;
- Lesões de pele;
- Epididimite (Inflamação na parte de trás do testículo).
Nas mulheres, ainda podem acontecer outras complicações, como:
- Gravidez ectópica (gravidez fora do útero);
- Doença Inflamatória Pélvica (DIP);
- Parto prematuro;
- Infecção do recém-nascido.
Em ambos os casos, por diferentes razões, se não tratada, a doença pode levar à infertilidade.
Clamídia
A clamídia é causada por uma bactéria nomeada Chlamydia trachomatis. Segundo a OMS, aproximadamente 92 milhões de pessoas são contaminadas por esse microorganismo todos os anos. Apesar de bastante comum e de poder trazer consequências severas, como infertilidade, a doença é de fácil tratamento e prevenção.
Frequentemente, essa infecção não causa sintomas. Estima-se que apenas 30% dos homens e 10% das mulheres infectado(a)s apresentam sintomas, porém, nos casos em que há manifestação, eles variam de acordo com o gênero do paciente.
Em homens, costuma causar corrimentos de pus pela uretra, dor nos testículos e ardência ao urinar, enquanto nas mulheres causa corrimento vaginal, dor abdominal, dor durante a relação sexual e sangramento íntimo fora do período menstrual.
Essa IST possui cura e envolve o tratamento com antibióticos, que resolvem facilmente o problema.
Principais sintomas
Assim como a gonorreia, os sintomas da clamídia se dividem entre homens e mulheres. Nos homens, os sintomas costumam ser:
- Corrimento de pus pela uretra;
- Testículos doloridos;
- Inchaço no saco escrotal;
- Ardência ou dor ao urinar.
Por outro lado, as mulheres costumam apresentar:
- Corrimento vaginal;
- Dor abdominal;
- Sangramento vaginal fora do período menstrual;
- Dor durante relações sexuais;
- Ardência ou dor ao urinar.
Transmissão
A transmisssão da clamidia ocorre por relações sexuais e também é possível pelo parto, através da passagem do bebê pelo canal vaginal. Independente disso, é necessário esclarecer que beijo não transmite clamídia, assim como não é possível adquiri-la ao utilizar banheiros ou piscinas públicas.
Por fim, a condição ainda pode afetar os olhos se as mãos estiverem contaminadas com secreções e houver contato direto.
Complicações
Se não tratada corretamente, sérias consequências podem ocorrer, pois o organismo passa a ser inteiramente infectado pela bactéria. As principais complicações incluem:
- Epididimite: inflamação nos epidídimos, vasos microscópicos que transportam os espermatozoides em maturação para fora dos testículos. Essa inflamação pode causar a infertilidade masculina;
- Doença Inflamatória Pélvica (DIP): ocorre quando a bactéria atinge as trompas uterinas, aumentando as chances de gravidez ectópica (fora do útero) e infertilidade;
- Orquite: uma inflamação nos testículos que pode ser causada pela inflamação causada pelas bactérias;
- Uretrite: inflamação da uretra que,se não tratada, pode levar ao estreitamento da uretra (estenose uretral);
- Tracoma: infecção das pálpebras, conjuntiva e córneas (todas estruturas dos olhos) quepode levar à cegueira;
- Prostatite: quando ocorre inflamação da próstata por conta da infecção bacteriana;
- Bartolinite: inflamação e infecção das glândulas de lubrificação vaginal, sendo que há a possibilidade do surgimento de abscessos cheios de pus na região;
- Cervicite: uma infecção no cérvix (colo do útero) que pode levar à dor nas costas e corrimento vaginal;
- Artrite reativa: quando a bactéria é transportada até as articulações, causando infecções e inflamações nessas regiões.
HPV
O HPV recebe esse nome por conta do vírus causador da doença, o Human Papiloma Virus, ou Vírus do Papiloma Humano, em português. Também conhecida como Crista de Galo, a condição é considerada uma das ISTs mais comuns do mundo.
Existem mais de 200 tipos de HPV. Embora a maioria não cause problemas, há variações que podem causar verrugas e até mesmo influenciar no desenvolvimento de câncer. As estatísticas apontam que mais de 95% dos casos de câncer do colo do útero estão ligados ao HPV.
A principal maneira de se proteger da infecção é por meio da vacinação. Através dela, é possível garantir proteção de até 98% contra os tipos 6, 11, 16 e 18 do vírus.
Leia também: Vacina HPV: para que serve? Efeitos colaterais, dose e preço
Principais sintomas
Os principais sintomas do HPV são:
- Verrugas comuns;
- Calos olho-de-peixe;
- Verrugas planas;
- Verrugas genitais;
- Lesões no ânus;
- Câncer genital;
- Epidermodisplasia verruciforme;
- Papilomas bucais;
- Câncer da orofaringe;
- Cisto verrucoso;
- Papilomatose respiratória.
Transmissão
Via de regra, o HPV é transmitido através de relações sexuais desprotegidas com pessoas contaminadas. O contato dos dedos, mãos ou pele em geral com a genitália infectada facilita o contágio pois pode espalhar a lesão de um lugar do corpo para o outro ou de uma pessoa para outra.
No momento do parto, também é possível que a mãe transmita a doença para o bebê, sendo chamada de transmissão vertical.
Complicações
Dentre as principais complicações da doença se encontram prejuízos estéticos, pois as verrugas não são nada bonitas, e o risco de câncer aumentado, especialmente o de colo do útero, que está intimamente relacionado à doença.
Leia mais: HPV: vacina reduziu 89% das taxas de câncer de colo de útero
Hepatites virais
A Hepatite diz respeito a qualquer inflamação no fígado, aguda ou crônica, que pode ser causada por infecções virais ou bacterianas, abuso de álcool, medicamentos, drogas, doenças hereditárias ou doenças autoimunes.
Ela se divide em 5 subtipos, a hepatite A, B, C, D e E, mas as que podem ser caracterizadas como IST são somente as B e C.
Hepatite B
A hepatite B é transmitida pelo vírus VHB ou HBV, sigla que significa Hepatitis B Virus, ou Vírus da Hepatite B, em português.
O vírus pode agredir as células do fígado diretamente ou então manipulando as células de defesa, quando, ao combater o processo infeccioso, acabam causando inflamação no órgão.
A Organização Mundial da Saúde (OMS) fornece uma estimativa que diz que aproximadamente 2 milhões de pessoas morrem por ano devido a complicações da doença.
Principais sintomas
Os principais sintomas causados pela hepatite B são:
- Febre;
- Fadiga;
- Perda de apetite;
- Dor abdominal;
- Dor nas articulações;
- Icterícia (cor amarelada na pele e nos olhos);
- Náuseas;
- Vômitos;
- Mal-estar generalizado;
- Urina de coloração escura;
- Fezes de cor clara.
Complicações
Se não tratada corretamente, a hepatite pode apresentar diversas complicações, como:
- Evolução para cirrose hepática ou câncer no fígado;
- Ascite (ou barriga d'água);
- Hemorragias digestivas;
- Peritonite bacteriana espontânea;
- Encefalopatia hepática.
Hepatite C
Segundo a Organização Mundial da Saúde (OMS), cerca de 3% da população está infectada com o vírus da hepatite C. Isso representa mais de 150 milhões de indivíduos. Aproximadamente 20% dos casos são de hepatite aguda, enquanto 70% a 80% dos casos são de hepatite crônica.
Considerada como uma epidemia recente e crescente, estima-se que a prevalência dessa doença continue a crescer a atinja seu pico no ano de 2040. Por isso, medidas preventivas precisam ser tomadas, ou a prevalência da doença na população pode trazer complicações para a saúde pública a níveis insustentáveis.
Principais sintomas
Os principais sintomas da hepatite C são:
- Cansaço;
- Mal-estar;
- Letargia;
- Tontura;
- Enjoo;
- Vômitos;
- Febre;
- Dor abdominal;
- Pele e olhos amarelados;
- Urina escura;
- Fezes claras.
Complicações
Se não tratada, a doença pode trazer complicações hepáticas ou se desenvolver e causar problemas em outros órgãos, causando:
- Surgimento de linfoma;
- Fibrose pulmonar;
- Úlcera de córnea;
- Inflamação autoimune da tireoide;
- Fenômeno de Raynaud.
Cancro mole
O cancro mole é uma IST causada pela bactéria Haemophilus ducreyi. Ele é categorizado por feridas na região genital de formato irregular, que surgem de 3 a 5 dias após a relação desprotegida com a pessoa infectada. Por se tratar de uma bactéria, seu tratamento envolve o uso de antibióticos.
As feridas podem acontecer nos órgãos íntimos masculinos e femininos, no ânus, lábios, boca e garganta. As regiões mais comumente afetadas são o freio da cabeça do órgão masculino e a parte interna dos grandes lábios nas mulheres.
Apesar disso tudo, mulheres muitas vezes podem nem apresentar sintomas da doença e só descobrir que têm a infecção durante um exame de rotina.
Principais sintomas
Os sintomas do cancro mole costumam aparecer dentro de 2 a 5 dias depois da infecção e se manifestam da seguinte forma:
- Surgimento de 1 ou 2 feridas com pus;
- Após alguns dias, uma ferida úmida e bastante dolorida é formada, se espalhando e aumentando de tamanho e profundidade;
- Outras feridas surgem em volta das primeiras;
- Após 2 semanas de infecção, pode ocorrer o surgimento de um caroço vermelho e dolorido na virilha (íngua), podendo comprometer o movimento das pernas se não for tratado corretamente. O caroço pode abrir e expelir pus espesso, esverdeado e misturado com sangue.
Esses sintomas também costumam vir acompanhados de:
- Febre;
- Dor de cabeça;
- Fraqueza.
Transmissão
O cancro mole é transmitido através do contato sexual e do contato direto com as lesões de uma pessoa infectada.
Complicações
Ao contrário das outras infecções, o cancro mole não costuma causar infertilidade. Porém, a infecção pode afetar os linfonodos, pequenas glândulas em forma de feijão distribuídas pelo corpo. Eles são responsáveis por ajudar o sistema imune a funcionar ao filtrar a linfa (líquido do sangue que transporta glóbulos brancos), removendo vírus e bactérias nocivas ao organismo.
Quando infecções acontecem nos linfonodos, o(a) paciente pode apresentar uma dificuldade de se recuperar de doenças, uma vez que o seu sistema imunológico está comprometido.
HTLV
O HTLV, que foi o primeiro retrovírus a ser isolado, é uma infecção causada pelo vírus chamado T-linfotrópico humano, que assim como o HIV, atinge células importantes de defesa do organismo.
Um retrovírus é um tipo de vírus que possui o RNA e não o DNA como material genético. Os retrovírus se reproduzem no interior da célula através de um processo chamado transcriptase reversa, em que o RNA é transformado em DNA e vai para o núcleo celular.
Uma vez que o DNA viral produzido pela transcriptase reversa se encontra no núcleo da célula, a própria célula começa a produzir RNA viral, reproduzindo o vírus. Esse sistema é utilizado por inúmeros outros vírus como o próprio HIV.
Principais sintomas
Na maioria dos casos, os pacientes infectados com HTLV acabam não desenvolvendo sintomas, entretanto, aproximadamente 10% das pessoas infectadas costumam apresentar algum tipo de manifestação da doença.
Quando os primeiros sintomas surgem, eles são muito parecidos com os de outras doenças neurológicas e incluem:
- Dores nas batatas dos pés;
- Dores na coluna lombar;
- Fraqueza;
- Dormência ou formigamento nos membros inferiores;
- Problemas urinários (como a incontinência).
Além disso, um pequeno grupo de infectados pode desenvolver problemas graves, como alguns tipos de câncer, problemas musculares, nas articulações, nos pulmões, na pele, na região ocular e síndrome de Sjögren, uma doença autoimune que destrói as glândulas produtoras de lágrima e saliva.
Transmissão
O HTLV é transmitido através de relações sexuais desprotegidas com a pessoa infectada, transfusões de sangue e de compartilhamento de seringas ou agulhas infectadas. Também pode ser transmitido de forma vertical, isto é, da mãe infectada para o recém-nascido durante o parto ou no momento do aleitamento materno.
Complicações
Em casos mais graves, podem ocorrer manifestações clínicas severas, como o desenvolvimento de alguns tipos de câncer, leucemias e linfomas, além de uma série de problemas pulmonares, dermatológicos, oftalmológicos, urológicos e nas articulações.
Nos quadros em que ocorrem leucemia ou linfoma os sintomas mais comuns são:
- Lesões cutâneas;
- Gânglios infartados;
- Alterações visuais;
- Descamação.
Outras complicações incluem:
- Artropatias;
- Dermatites.
HIV/AIDS
O HIV é provavelmente o vírus mais conhecido e, apesar de estar presente no imaginário popular, é muito importante fazer uma diferenciação entre AIDS e HIV.
Quando falamos em HIV, estamos nos referindo ao retrovírus causador da Síndrome da Imunodeficiência Adquirida (AIDS). Quando falamos da AIDS, por outro lado, estamos falando da doença, dos seus sinais, sintomas e consequências para organismo.
Infelizmente, ainda não há uma cura para a infecção de HIV, mas o uso de medicamentos pode reduzir significativamente a progressão e proliferação do vírus, impedindo que ela se desenvolva para a AIDS.
A AIDS, por sua vez, acontece quando o portador do vírus HIV tem uma parte de seu sistema imunológico danificado pelo vírus, o que interfere na habilidade do organismo de lutar contra alguns patógenos (microorganismos causadores de doenças), deixando a pessoa mais suscetível às infecções.
Entretanto, isso não quer dizer que não é necessário se proteger do vírus, muito pelo contrário. O(a) paciente portador(a) de HIV se vê obrigado a levar uma rotina regrada e saudável, sendo que muitos dos medicamentos utilizados têm efeitos colaterais que podem ser bastante desagradáveis, mas todo o tratamento compensa o esforço.
Transmissão
A transmissão do HIV ocorre através de relações sexuais desprotegidas com parceiros infectados, transfusões de sangue e do compartilhamento de seringas e agulhas contaminadas. Também pode acontecer de maneira vertical, isto é, de mãe para filho no momento do parto ou então durante o aleitamento materno.
Entretanto, mesmo a mulher grávida ou lactante pode fazer um tratamento para diminuir a carga viral (quantidade de vírus no sangue), diminuindo as chances de infectar o filho.
Para pessoas com maior chance de entrar em contato com o vírus, o Sistema Único de Saúde (SUS) ainda disponibiliza a Profilaxia Pré-Exposição (PrEP). Trata-se de um método no qual o paciente deve tomar diariamente dois medicamentos com o objetivo de impedir que o HIV infecte o organismo (antes do contato com o vírus).
Para saber como receber o tratamento, consulte a unidade de saúde mais próxima ou verifique a lista de locais que oferecem a PrEP pelo Brasil.
Principais sintomas
Quando falamos dos sintomas do HIV, não estamos falando dos sintomas da AIDS. A AIDS é um efeito sistêmico da infecção por HIV, portanto, citaremos neste tópico os principais sintomas relacionados à primeira contaminação do vírus.
A maior parte das pessoas infectadas pelo HIV começa a desenvolver sintomas somente por volta de 1 ou 2 meses após a exposição ao retrovírus. Os sintomas costumam ser bem parecidos com os de uma gripe ou resfriado.
Essa fase é conhecida como fase primária ou aguda, podendo durar até algumas semanas. Ela é bastante perigosa, pois pode não ser percebida pelo portador, fazendo com que a carga viral (quantidade de vírus no sangue) suba a níveis preocupantes.
Depois desse período, os sintomas podem desaparecer, onde o vírus HIV pode ficar inofensivo por vários anos até a infecção ser diagnosticada.
Os principais sintomas que surgem nos momentos em que a pessoa foi infectada são:
- Febre;
- Mal-estar;
- Manchas vermelhas pelo corpo;
- Aumento dos linfonodos e surgimento de ínguas;
- Dor de cabeça;
- Dor muscular;
- Surgimento de erupções cutâneas;
- Calafrios;
- Dor de garganta;
- Úlceras orais ou genitais;
- Dor nas articulações;
- Sudorese noturna;
- Diarreia;
- Tosse.
Complicações
Como dito anteriormente, a principal complicação da infecção pelo vírus HIV é a Síndrome da Imunodeficiência Adquirida, a AIDS.
Quando a contaminação pelo retrovírus HIV se agrava e ocorre um aumento muito grande na carga viral, o sistema imunológico fica comprometido. Isso porque o retrovírus ataca os linfócitos T, uma das principais células de defesa do organismo.
Dentre toda a variedade categórica de linfócitos, os linfócitos T são justamente aqueles que possuem a função de identificar alguns tipos de agentes externos e “avisar” o sistema imune que existe uma infecção.
Portanto, quando essas células são atacadas e morrem, o corpo fica completamente desprotegido para alguns tipos de microrganismos, pois acaba de perder o seu mensageiro. Dessa maneira, doenças oportunistas, como uma pneumonia, podem se desenvolver e acabar gerando consequências fatais.
Os principais sintomas que uma pessoa com AIDS pode apresentar são:
- Fadiga persistente;
- Calafrios;
- Emagrecimento;
- Sudorese noturna;
- Febre superior a 38ºC durante várias semanas;
- Aumento dos linfonodos ou o surgimento ínguas;
- Diarreia crônica;
- Candidíase oral (também chamada de sapinho, consiste no surgimento de manchas brancas ou lesões na boca e língua);
- Visão turva ou distorcida;
- Erupções cutâneas ou inchaço.
Esses quadros podem se agravar muito por conta do tratamento ausente ou inadequado, bem como pela demora no diagnóstico. Além disso, como vimos anteriormente, uma grande preocupação da AIDS é com doenças oportunistas. Se o sistema imunológico do paciente está muito comprometido, é possível que uma simples infecção pelo vírus da gripe o leve à morte.
Mycoplasma genitalium
O Mycoplasma genitalium é uma infecção sexualmente transmissível causada pela bactéria que dá nome à doença e que pode atacar o sistema reprodutor masculino e feminino, causando inflamações persistentes na uretra e no útero.
Recentemente, essa bactéria tem causado bastante preocupação na comunidade médica, pois ela se mostra resistente a alguns tipos de antibióticos.
Os antibióticos são medicamentos utilizados para tratar infecções bacterianas e, quando uma espécie de bactéria se torna muito resistente a diferentes tipos de antibióticos, os níveis de alerta aumentam sensivelmente, pois podemos estar diante da ameaça de uma superbactéria.
As superbactérias são resistentes a antibióticos, por isso, o tratamento de doenças causadas por essa variedade de organismos se torna muito mais difícil do que anteriormente.
O principal motivo para o surgimento de superbactérias está no uso inadequado de antibióticos e isso tem tudo a ver com um processo descrito por Charles Darwin em meados do século XIX, no seu livro A Origem das Espécies: a seleção natural.
Explicando de maneira bem simplificada, quando não tomamos os antibióticos de maneira correta, ou seja, quando bebemos durante o tratamento ou quando tomamos o medicamento somente até os sintomas mais incômodos passarem e não seguimos com o tratamento indicado pelo médico (que às vezes pode demorar semanas), acabamos selecionando artificialmente bactérias resistentes ao antibiótico.
Por “seleção artificial” queremos dizer que, ao tomar o antibiótico da maneira errada, acabamos fazendo com que somente um pequeno grupo de bactérias mais fortes sobrevivam. Essas bactérias se reproduzem, dando origem a outras também mais resistentes, que causam uma infecção pior e que não respondem ao tratamento anterior.
Só isso já representa um grande problema quando estamos falando do tratamento de um único indivíduo, pois os antibióticos que antes funcionavam passam a não funcionar mais, entretanto, se torna ainda mais grave quando levamos em conta que o indivíduo infectado com a superbactéria pode transmiti-la para pessoas saudáveis.
Apesar de parecer individual, esse problema pode escalonar até se tornar um desafio para saúde pública, uma vez que mais e mais pessoas são infectadas por superbactérias.
Portanto, sempre tome seus antibióticos seguindo as recomendações do médico. Ao fazer isso, você cuida não só da sua saúde, mas da saúde de toda a comunidade.
Principais sintomas
Nos homens, a infecção pelo Mycoplasma genitalium pode levar à presença de corrimento aquoso no órgão íntimo masculino e, no caso das mulheres, causar sangramento fora do período menstrual. Outros sintomas característicos e comuns tanto aos homens quanto às mulheres são:
- Dor e ardência ao urinar;
- Dor durante o sexo;
- Dor na região pélvica;
- Febre.
Transmissão
O Mycoplasmas genitalium é transmitido através do contato sexual com parceiro infectado. A pessoa contaminada pela doença continua a transmitir até que o tratamento com antibióticos seja feito.
Complicações
Se não tratada, a infecção por Mycoplasma genitalium pode trazer graves consequências para os homens e para as mulheres.
No caso dos homens, além da inflamação da uretra, pode ocorrer inflamação dos testículos e da próstata, o que está associado diretamente à infertilidade e ao desenvolvimento posterior de câncer nessas regiões.
As mulheres, por outro lado, podem ter complicações que consiste na inflamação do útero, cervicite, uretrite, e Doença Inflamatória Pélvica (DIP).
Além disso, os riscos de gravidez ectópica (fora do útero) ficam maiores, assim como os de parto prematuro e infertilidade.
Doença Inflamatória Pélvica (DIP)
A Doença Inflamatória Pélvica é uma infecção que tem início na região íntima feminina e pode progredir até atingir o útero, trompas e ovários, podendo ainda se agravar e atingir o abdômen. Ela é mais comum em adolescentes e mulheres jovens sexualmente ativas que mantêm o hábito de lavar a internamente (ducha íntima).
Dessa lista, é considerada uma doença ambígua, pois pode ser tanto sexualmente transmissível quanto causada por uma complicação da endometriose, que é quando o tecido do endométrio cresce fora do útero.
Principais sintomas
Os principais sintomas causados pela Doença Inflamatória Pélvica são:
- Febre de 38ºC ou mais;
- Dor no ventre durante a sua palpação;
- Corrimento amarelo ou esverdeado e com mau cheiro;
- Sangramento vaginal fora dos períodos menstruais;
- Sangramento vaginal após relação sexual;
- Dor durante o contato íntimo e principalmente durante a menstruação.
- Transmissão
- A infecção pode acontecer através do contato com as bactérias durante relação sexual desprotegida. Ocorre principalmente em mulheres com outra IST não tratada, especialmente gonorreia e clamídia.
Apesar de mais raro, a transmissão também pode ocorrer após algum procedimento médico local, como a inserção de Dispositivo Intra-Uterino (DIU), biópsia na parte interna do útero ou curetagem.
Complicações
Quando não tratada corretamente, a DIP pode causar outros problemas, como:
- Obstrução das tubas uterinas;
- Peritonite (inflamação abdominal);
- Síndrome de Fitz-Hugh-Curtis (infecção dos tecidos ao redor do fígado);
- Abcessos;
- Adesões (formação de tecidos cicatriciais nos órgãos reprodutores);
- Gravidez ectópica.
Ebola
O ebola é uma doença causada por vírus do gênero Ebola e sua principal característica é a febre hemorrágica, que causa sangramentos nos órgãos internos dos pacientes.
Trata-se de uma doença grave e muitas vezes fatal, com taxas de letalidade que podem chegar na casa dos 90% dependendo da espécie de vírus responsável pelo contágio e das condições de saúde pública e saneamento básico da região onde o contágio ocorreu.
Ela é comum em regiões recentemente desmatadas, em especial no continente africano. Nessas regiões, as pessoas eventualmente entram em contato com animais contaminados por meio de alimentação.
Portanto, para evitar que esse vírus se espalhe e atinja mais pessoas, serão exigidos esforços muito maiores para fornecer infraestrutura, saneamento básico e alimentação de qualidade para as populações africanas dessas regiões, as mais atingidas por essa doença.
No Brasil, não há circulação natural do vírus ebola em animais silvestres, e de acordo com o Ministério da Saúde, o risco de um surto da doença no país é considerado baixo.
A maior preocupação diz respeito aos viajantes que retornaram de países pertencentes às áreas de risco e que apresentam algum sintoma suspeito. Nestes casos, é fundamental buscar ajuda médica para serem adotadas medidas preventivas de controle, inclusive com o anúncio às autoridades de saúde.
Principais sintomas
Os primeiros sintomas de uma infecção pelo vírus ebola são muito parecidos com os da dengue. Dentre eles, destacam-se:
- Início súbito de febre;
- Fraqueza intensa;
- Dores musculares;
- Dor de cabeça;
- Dor e inflamação na garganta.
Posteriormente, com a evolução da doença, o paciente passa a apresentar:
- Vômitos;
- Coceiras;
- Diarreia;
- Disfunção hepática;
- Erupção cutânea;
- Insuficiência renal;
- Olhos avermelhados;
- Hemorragia tanto interna quanto externa.
Todos esses sintomas em conjunto são muito debilitantes para a saúde do paciente de modo geral, que pode perder peso e ficar desnutrido.
Transmissão
A principal forma de transmissão da ebola é através do contato com fluidos da pessoa contaminada. Entrar em contato com sangue, vômitos, fezes ou saliva contaminados é o principal responsável pela velocidade que essa infecção se alastra.
Entretanto, quando o paciente está assintomático, o ebola também pode ser transnsmitido por meio de relações sexuais, por isso pode ser considerado uma IST.
Complicações
A mortalidade relacionada à infecção pelo vírus ebola é elevada, variando de 50% a 90%, em casos mais extremos. Essa taxa de mortalidade assustadoramente alta se explica por conta da ação do vírus no sistema imunológico, ou seja, a imunidade fica comprometida e o corpo encontra dificuldades em lidar com a infecção.
Quando uma pessoa infectada sobrevive, sua recuperação geralmente é rápida e completa e é através desses pacientes curados que os médicos produzem o tratamento. Ele funciona de forma semelhante ao antídoto para o veneno de cobra, em que se usam os anticorpos dos cavalos para tratar os humanos.
No caso do ebola, anticorpos de seres humanos que sobreviveram à doença são utilizados nos pacientes que recém adquiriram a enfermidade.
Quando o tratamento não é possível ou quando não funciona, uma série de complicações pode acontecer, como:
- Inflamação dos testículos;
- Dores nas articulações;
- Convulsões;
- Delírio;
- Coma;
- Dores musculares;
- Falência múltipla dos órgãos;
- Esfoliação da pele;
- Hemorragia grave;
- Perda de cabelo.
Além disso, os pacientes podem sofrer de sintomas oculares, como:
- Sensibilidade à luz;
- Epífora (alterações no lacrimejamento);
- Uveíte (inflamação ocular);
- Coriorretinite (inflamação das camadas dos olhos);
- Cegueira.
Mesmo as pessoas que sobreviveram à fase mais grave da infecção ainda podem ter complicações, às vezes levando meses para recuperar o peso perdido. Além disso, podem apresentar
- Alterações sensoriais;
- Dor de cabeça;
- Hepatite;
- Fraqueza;
- Fadiga;
- Inflamação dos olhos.
Donovanose
Também conhecida como granuloma inguinal, a donovanose é causada por uma bactéria chamada Calymatobacterium granulomatis. Sua incidência entre as ISTs é de aproximadamente 5% e se inicia com a formação de uma ferida que cresce lentamente no local da infecção.
A doença é diagnosticada através de exames laboratoriais, como a biópsia do tecido comprometido, sendo possível identificar a bactéria e avaliar a extensão do problema.
Principais sintomas
Os sintomas da donovanose costumam surgir entre 30 dias e 6 meses após a infecção, fazendo com que o diagnóstico seja demorado, o que, por sua vez, atrasa ainda mais o tratamento e a cura. Dentre os principais sintomas, se encontram:
- Surgimento de caroços ou feridas na região pélvica e nas genitais;
- Feridas de aspecto vermelho-vivo, que crescem e podem sangrar facilmente;
- Úlceras;
- Feridas com aspecto bem definido e que não doem.
Transmissão
A principal forma de transmissão da donovanose é por meio do contato sexual desprotegido com uma pessoa infectada. Acredita-se que ocorra exclusivamente por conta do contato direto com feridas ou úlceras durante as relações sexuais.
O assunto, entretanto, ainda é controverso, pois existem casos em crianças e pessoas sexualmente inativas, excluindo a possibilidade de transmissão exclusivamente sexual.
Complicações
Se não tratada corretamente, a donovanose pode causar complicações como:
- Deformidades genitais;
- Elefantíase;
- Surgimento de tumores.
Linfogranuloma venéreo
O linfogranuloma venéreo é uma IST causada pela bactéria Chlamydia trachomatis e provoca feridas indolores cheias de líquido na região íntima. Também conhecido como doença de Nicolas-Favre, mula e bubão, muitas vezes a doença passa despercebida pelos seus portadores.
É endêmico em partes da África, Índia, Sudeste Asiático, América do Sul e Caribe, sendo mais frequentemente diagnosticado em homens do que em mulheres.
Principais sintomas
Os sintomas começam a se manifestar entre 1 e 3 semanas após a infecção. Inicia com feridas indolores e frequentemente passa despercebida e, posteriormente, elas voltam com aspecto inflamado e acompanhas de:
- Mal-estar;
- Febre;
- Vômitos;
- Falta de apetite;
- Emagrecimento;
- Dor de cabeça, nas costas e articulações;
- Suor noturno;
- Inflamação no reto;
- Ínguas inflamadas.
Transmissão
A transmissão do linfogranuloma venéreo se dá por contato sexual desprotegido com uma pessoa infectada e tem maior prevalência geralmente em zonas tropicais e subtropicais.
Complicações
Se não tratada corretamente, as ínguas inflamadas podem evoluir, causando o seu rompimento espontâneo com saída de pus.
Tricomoníase
A tricomoníase é uma infecção genital causada pelo protozoário trichomonas vaginalis que costuma acometer mais as mulheres e se instalar na região íntima ou uretra, podendo ser encontrada também em outras partes do sistema geniturinário. Além disso, é responsável por cerca de 10% a 15% das ISTs em países desenvolvidos, com cerca de 170 milhões de pessoas ao redor do mundo..
Como ocorre na parte interna do órgão feminino, costuma causar microlesões e dor, sendo que tende a ser assintomática nos homens.
Principais sintomas
Novamente, essa é uma IST que se manifesta de maneira diferente nos homens e nas mulheres. Mulheres podem sofrer dos seguintes sintomas:
- Coceira nos órgãos sexuais;
- Odor forte e desagradável;
- Irritação vulvar;
- Corrimento amarelo ou esverdeado;
- Vermelhidão genital;
- Dor abdominal;
- Dor durante as relações sexuais;
- Ardência e dificuldade para urinar.
Nos homens, por outro lado, os sintomas mais comuns são:
- Irritação na parte interna do pênis (uretrite);
- Corrimento leve de aspecto espumoso, lembrando pus;
- Urinar mais vezes por dia, especialmente nas manhãs;
- Ardor ao urinar ou ejacular.
Transmissão
A transmissão da tricomoníase ocorre por via sexual, mas usualmente se espalha de um pênis para uma vagina ou de uma vagina para um pênis, sendo que não é comum que infecte outras partes do corpo como as mãos, boca ou ânus.
Ainda não se entende completamente a razão de algumas pessoas apresentarem sintomas ou outras não, mas já se sabe que é possível que um infectado assintomático transmita a doença.
Complicações
Se não tratada, a tricomoníase pode ter complicações como:
- Infertilidade;
- Infecção urinária;
- Câncer do colo do útero;
- Parto prematuro;
- Favorecimento da infecção do HIV.
Zika
O vírus zika ficou conhecido no Brasil e no mundo em 2015, quando o país sofreu com o surto da doença, que também é transmissível por meio de picadas do mosquito Aedes aegypti, o mesmo responsável pela dengue e febre-amarela.
Ainda não se sabe exatamente por quanto tempo o homem e a mulher atuam como transmissores do vírus, já que a permanência do vírus zika no sêmen é significativamente maior do que em outros fluidos corporais. Ressalta-se ainda o fato de mesmo as pessoas que não apresentam sintomas poderem transmitir a doença sexualmente.
No caso de mulheres grávidas, a doença tem um agravante, pois pode ser transmitida da mãe para o filho e desencadear quadros de microcefalia, uma condição em que a cabeça de um bebê é significativamente menor do que o normal, afetando o desenvolvimento neurológico da criança.
Principais sintomas
Os sintomas da zika são muito parecidos com os sintomas da dengue comum e começam por volta de 3 a 12 dias após a picada do mosquito. A maioria dos indivíduos (cerca de 80%) não apresenta sintomas. Entretanto, quando aparecem, os sintomas costumam ser:
- Febre baixa (entre 37,5 ºC e 38,5 ºC);
- Dor nas articulações;
- Dor muscular;
- Dor de cabeça e atrás dos olhos;
- Erupções cutâneas acompanhadas de coceira;
- Conjuntivite.
Também existem outros sintomas mais raros que podem acontecer:
- Dor abdominal;
- Diarreia;
- Constipação;
- Fotofobia;
- Pequenas úlceras na mucosa oral.
Esses sintomas tendem a prevalecer durante 2 e 7 dias e, em casos eventuais, a dor nas articulações pode se estender por até 1 mês inteiro.
Transmissão
As formas de transmissão do vírus Zika são através do mosquito Aedes Aegypti e por relações sexuais desprotegidas.
Complicações
As principais complicações que envolvem o vírus da zika são a microcefalia e a síndrome de Guillain-Barré.
Ainda não se sabe exatamente como o zika pode causar a microcefalia, pois essa relação só foi estabelecida depois do surto que aconteceu no Brasil em 2015. Portanto, como não se tem conhecimento em qual fase da gestação a infecção com o vírus pode causar defeitos congênitos, é importante que a mulher grávida se proteja de mosquitos durante toda a gestação.
A síndrome de Guillain-Barré, por outro lado, é uma doença caracterizada pelo ataque do sistema imune contra as células nervosas do próprio indivíduo. Costuma surgir após quadros de infecção, e com a Zika não é diferente.
Exames
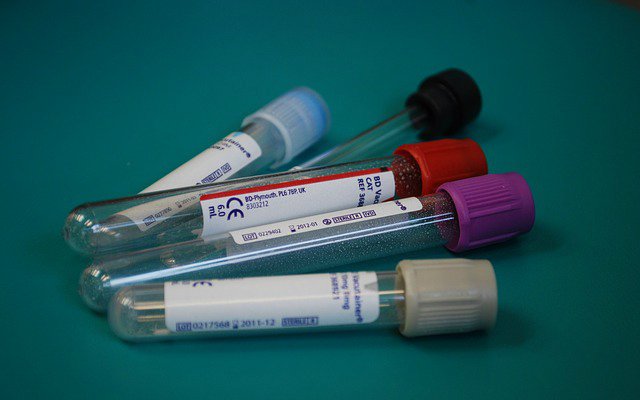
Os exames para cada tipo de IST são diferentes.
Como cada doença é causada por um tipo de organismo, elas requerem um tipo de exame diferente para ser identificadas. Confira agora as principais DSTs e os exames utilizados para diagnosticá-las:
HPV
É possível identificar as lesões da infecção através de exames de rotina como:
- Papanicolau;
- Colposcopia;
- Vulvoscopia;
- Peniscopia;
- Anuscopia.
Outras formas de se diagnosticar a doença são o teste genético PCR e o teste de captura híbrida. Eles identificam a presença do vírus ou do seu conteúdo genético no tecido estudado.
Exames como o PCR e o de captura híbrida podem trazer informações como o tipo, carga viral e verificar se o HPV é oncogênico, ou seja, se é cancerígeno.
A investigação deve ser feita assim que surja a suspeita de infecção, pois ela pode ficar incubada por anos antes de começar a manifestar sintomas.
HIV/Aids
A maneira mais utilizada para diagnosticar o HIV é o teste anti-HIV e o ELISA (imunoensaio enzimático). Esses exames buscam identificar a presença do vírus por meio do seu conteúdo genético ou pela presença de anticorpos e de RNA viral no sangue.
Além disso, é possível realizar testes gratuitamente pelo Sistema Único de Saúde e farmácias, que utilizam gotas de sangue ou saliva como amostra.
Quando um anticorpo anti-HIV é encontrado no sangue, é necessário fazer um exame adicional, chamado teste confirmatório.
Deve-se realizar os exames após 3 semanas ou até 3 meses depois da relação de risco.
Apesar de não ser exatamente um meio de diagnóstico, também é possível identificar a presença do vírus na hora de realizar uma doação de sangue. O teste é feito como medida de prevenção e pode apontar a infecção.
Gonorreia
Os principais exames para identificar a gonorreia é através da bacterioscopia, cultura e exame de reação de polimerase em cadeia (PCR) para gonococo (bactéria da gonorreia) na secreção uretral, vaginal ou anal.
A bacterioscopia e a cultura permitem a visualização das bactérias presentes na secreção, enquanto o PCR busca encontrar o material genético da bactéria.
É possível realizar os exames entre 2 ou 3 dias após a relação desprotegida ou assim que surgir a secreção.
Sífilis
A sífilis pode ser identificada através dos seguintes exames:
- Exame de sangue;
- Cultura de bactérias;
- Punção lombar.
Esses exames indicam a presença de anticorpos contra a bactéria ou a presença de dela nas secreções das lesões. A punção lombar só é feita nos casos em que existe a suspeita de que o paciente está com complicações neurológicas causadas pela sífilis.
Clamídia
Os principais exames utilizados para identificar a clamídia são:
- Sorologia;
- PCR na urina, lesão ou secreção.
Esses exames indicam a presença de anticorpos ou de material genético da bactéria no sangue ou secreção. Após alguns dias da suspeita ou do aparecimento dos sintomas já é possível fazer os exames.
Herpes genital
Em muitos casos, apenas o exame físico simples já é capaz de diagnosticar o problema, mas o médico pode optar por realizar alguns exames para se certificar do diagnóstico.
Tais exames são o de sangue, que busca encontrar anticorpos para o vírus da herpes genital, e o PCR (Reação em Cadeia da Polimerase), que detecta a presença do material genético do vírus.
Hepatites
O diagnóstico das hepatites pode ser feito de diversas maneiras. Exames físicos e de sangue podem ser solicitados para verificar se há a presença da hepatite e especificar qual o tipo. Os principais exames utilizados para o diagnóstico são:
- Teste de anticorpos virais;
- Exames de sangue (AST e ALT);
- Testes de função hepática;
- Ultrassonografia abdominal;
- Exame físico.
Cancro mole
O diagnóstico do cancro mole normalmente é feito através dos sinais vistos no quadro clínico, ou seja, o médico vai avaliar todos os sintomas, o histórico do paciente e os sinais visíveis da doença.
Também é possível fazer o diagnóstico através da coleta do material da úlcera para cultura ou PCR. Contudo, os dois métodos não são tão simples e não estão sempre disponíveis em todos os laboratórios.
HTLV
Em grande parte dos casos, os portadores de HTLV descobrem que possuem a doença meio que por acaso, durante um exame de sangue. Entretanto, assim como o HIV, o diagnóstico definitivo só é estabelecido depois da realização dos testes ELISA e Western-bolt, específicos para este tipo de retrovírus.
Mycoplasma genitalium
O único método com real eficácia para diagnosticar o Mycoplasma genitalium é o teste de Reação em Cadeia da Polimerase (PCR).
Doença Inflamatória Pélvica (DIP)
Para realizar o diagnóstico da Doença Inflamatória Pélvica é necessário fazer um exame físico que inclui o exame pélvico. É preciso coletar uma amostra do colo do útero para excluir outras possibilidades.
Se for necessário, é feito uma ultrassonografia da pelve, que pode detectar abcessos nas trompas e o ovários ou a presença de uma gravidez ectópica (fora do útero).
Caso o diagnóstico ainda seja incerto, o médico pode pedir uma laparoscopia (endoscopia abdominal) para confirmar as suspeitas.
Ebola
O diagnóstico da ebola é bastante complicado, pois, ao analisar somente os sintomas, é possível que a equipe médica desconfie de outras doenças como a cólera, hepatite, malária, meningite e febre tifóide, que possuem sintomas muito parecidos.
Como o vírus está isolado em alguns locais do mundo, é difícil que a ebola surja como uma suspeita. Contudo, se isso acontecer, a equipe médica pode fazer o teste ELISA para identificar a presença do vírus ebola.
Se diagnosticada, a pessoa deve ser isolada do público imediatamente para evitar a propagação do vírus.
Donovanose
Primeiramente, o médico vai desconfiar que se trata da donovanose com base nos sintomas e no histórico do paciente. Em seguida, exames laboratoriais específicos (como a biópsia de tecidos) podem ser pedidos para confirmar a suspeita.
Linfogranuloma venéreo
O diagnóstico é feito através da detecção de anticorpos à toxina de clamídia em um exame similar ao PCR. Também é possível fazer testes diretos, como o ELISA.
Tricomoníase
O diagnóstico é feito com base na avaliação dos sintomas e aspecto da secreção vaginal. Portanto, para garantir um grau de certeza, o médico poderá utilizar os seguintes exames:
- Papanicolau;
- Teste de pH vaginal;
- Exame de cultura de microorganismos;
- Exame de citologia;
- Coleta da secreção vaginal;
- Cultura da secreção (PCR);
- Exame de sangue.
Zika
Para diagnosticar a zika é muito importante estar atento aos sintomas, que podem se parecer bastante com os de uma gripe comum. Em geral, não será necessário fazer exames mais caros, pois o médico normalmente consegue saber que se trata de zika por conta de condições contextuais, como se a área da pessoa em suspeita está sofrendo de um surto de doenças causadas pelo Aedes Aegypti.
Entretanto, ainda assim é possível fazer alguns exames para diagnosticar a zika. São eles:
- Isolamento viral;
- PCR;
- Sorologia.
Fatores de risco
Como vimos anteriormente, muitas das DSTs não são transmitidas exclusivamente pela via sexual, então, existem diversos fatores de risco. Entenda:
Fazer sexo sem proteção
Um fator de risco comum a todas as infecções que se encaixam na categoria das DSTs é o sexo desprotegido. Ao não usar a camisinha, você se expõe à possibilidade de contaminação por qualquer uma dessas doenças.
Vale lembrar que a infecção pode ocorrer mesmo em relações estáveis. Seu parceiro pode ter se contaminado de outras formas que não envolvem o contato sexual. Pode ser que ele tenha sido infectado com o Zika por uma picada de mosquito, ou, quem sabe, pode ter sido exposto a agulhas infectadas quando foi fazer uma tatuagem.
Quando falamos de DST, tudo pode acontecer. Seu parceiro pode ter contraído uma DST porque compartilhou a toalha com um colega da academia, por exemplo, ou porque contraiu a infecção da parceira anterior e ficou com o vírus adormecido no corpo.
Nem toda DST é sinal de que o parceiro fez sexo fora da relacionamento, mas toda DST pode ser transmitida através do sexo.
Portanto, mesmo com o seu parceiro fixo, procure usar sempre a camisinha. É a melhor maneira de se prevenir.
Morar em região tropical
Muitas das DSTs citadas no texto têm maior prevalência em regiões tropicais e subtropicais, como a zika, o ebola e o linfogranuloma venéreo, portanto, pessoas que moram nessas regiões têm mais chances de serem contagiadas tanto pelas vias sexuais, quanto por outras formas de contaminação.
Entrar em contato com fluidos contaminados
Muitas das doenças que vimos no texto são transmitidas, além da via sexual, através do contato com feridas e secreções contaminadas. No caso do ebola, por exemplo, a pessoa infectada tem que ser completamente isolada, pois a doença se espalha muito rapidamente e pode provocar um surto com números de fatalidade alto.
DST tem cura?
Algumas têm, outras não. Cada DST possui características próprias, é causada por um agente etiológico específico, então não é possível afirmar que as DST, de modo geral, têm cura. Apesar disso, muitas delas, apesar de serem incuráveis, possuem tratamento.
As DSTs que têm cura são:
- Sífilis;
- Gonorreia;
- Clamídia;
- Hepatites B e C;
- Cancro mole;
- Mycoplasma genitalium;
- Doença Inflamatória Crônica (DIP);
- Donovanose;
- Linfogranuloma venéreo;
- Tricomoníase.
Já as DSTs que não têm cura (mas têm controle) são:
- Herpes;
- HPV;
- HTLV;
- Ebola;
- Hepatite D;
- Zika.
Qual o tratamento?
Nem todas as DSTs têm cura, mas a grande maioria delas possui alguma forma de tratamento. Os tratamentos vão curar a doença ou amenizar os sintomas e melhorar a qualidade de vida do paciente. Entenda:
Herpes
A herpes não tem cura. Entretanto, o tratamento visa diminuir e evitar a ocorrência de surtos, amenizar os sintomas e diminuir as chances de transmissão e complicações.
Através do uso de medicamentos orais e tópicos, o paciente pode se livrar dos sintomas, mas a infecção continuará no corpo.
Sífilis
A sífilis, por outro lado, possui uma cura. Segundo as diretrizes da OMS, o uso de penicilina benzatina, um antibiótico injetável, é o tratamento mais eficaz para curar a sífilis, sendo que esse tratamento é mais barato e prático do que os antibióticos orais.
Gonorreia
Assim como a sífilis, a gonorreia pode ser curada através do uso de antibióticos. Em seguida, deve-se contatar todos os parceiros sexuais do paciente para evitar que a transmissão da doença se espalhe.
Clamídia
No caso da clamídia, é possível atingir a cura através do uso de antibióticos até que a bactéria seja completamente eliminada. Como os sintomas da clamídia e da gonorreia são parecidos, é bastante provável que o médico prescreva antibióticos específicos para as duas infecções.
Assim como no caso das outras DSTs, contatar os parceiros sexuais é de extrema importância para evitar que a doença se alastre.
Hepatite B, C e D
Como se diferem entre si, cada hepatite precisa de um tipo de tratamento. Confira:
Hepatite B
A hepatite B é tratada essencialmente através do uso de antivirais. Também é possível tomar a vacina para prevenção do vírus B, que é indicada para todos os recém-nascidos e recomendada para todos os profissionais que lidam diariamente com o público.
Hepatite C
Assim como a hepatite B, a hepatite C também é tratada com o uso de antivirais, mas, ao contrário do vírus B, o C não possui vacina disponível.
Hepatite D
Até o presente momento, ainda não existem tratamentos específicos para a hepatite D, mas alguns pacientes têm demonstrado resultados positivos ao serem tratados com antivirais.
Cancro mole
O cancro mole pode ser curado através do uso de antibióticos aliados a medidas básicas de higiene.
HTLV
Até o momento, não existem tratamentos para os casos assintomáticos da doença, entretanto, pacientes que tiveram manifestações neurológicas podem fazer fisioterapia e reabilitação para diminuir o impacto dos sintomas e aumentar a qualidade de vida.
HIV
Não existe forma de curar o HIV, mas o tratamento medicamentoso hoje permite que os pacientes infectados diminuam a carga viral para níveis em que o vírus fica praticamente indetectável no sangue.
No Brasil, esses medicamentos são distribuídos gratuitamente desde 1996 para todos que necessitam do tratamento.
Mycoplasma genitalium
O tratamento do mycoplasma é feito através do uso de antibióticos específicos de acordo com a recomendação médica. Ele busca eliminar a infecção do organismo e, assim como em todas as outras DSTs, os parceiros também devem ser tratados.
Doença inflamatória pélvica (DIP)
O principal objetivo do tratamento da DIP é curar a infecção antes que ela seja capaz de provocar danos aos órgãos reprodutores. É feito preferencialmente com o uso de antibióticos por via oral ou intramuscular.
Ebola
Infelizmente, não existe cura para ebola, mas o tratamento exige um suporte intensivo que deve ser realizado, de preferência, em hospitais de referência para o tratamento de doenças infecciosas graves.
Como os pacientes ficam muito desidratados, precisam de fluidos intravenosos e reidratação oral com eletrólitos para evitar complicações desse sintoma, como convulsões, edema cerebral e até mesmo a morte.
Alguns pacientes podem se recuperar ao receber o tratamento médico adequado, mas não é sempre que isso acontece, sendo que a doença pode ter taxas de mortalidade superiores a 50%.
O tratamento padrão, no fim das contas, limita-se à terapia de apoio, que consiste em manter o paciente hidratado e os níveis de oxigênio e pressão sanguínea em patamares seguros.
Também existem medicamentos experimentais, mas eles são utilizados em situações muito restritas. É possível fazer o tratamento com anticorpos monoclonais (um medicamento feito a base dos anticorpos de pacientes que sobreviveram a ebola — é feito de maneira similar ao antídoto de veneno de cobra), mas eles possuem disponibilidade muito baixa.
É possível ainda tentar utilizar antivirais e outros medicamentos experimentais.
Donovanose
A donovanose também é tratada através do uso antibióticos específicos e de acordo com a orientação médica. No caso do surgimento de lesões extensas, é possível removê-las por meio de cirurgia.
Linfogranuloma venéreo
O tratamento do linfogranuloma venéreo é feito através do uso de antibióticos usados de acordo com a orientação médica. Com isso, é possível curar a enfermidade, mas ainda assim continua sendo necessário alertar todos os parceiros sexuais recentes para evitar a proliferação da infecção.
Tricomoníase
O tratamento da tricomoníase é feito para erradicar do organismo o agente causador. Antibióticos e quimioterápicos podem ser utilizados para atingir esse resultado, e o tratamento tópico ajuda a reduzir os sintomas enquanto a infecção não for curada.
Zilka
O tratamento do Zika visa aliviar os sintomas, pois, tecnicamente, a doença não tem cura. Buscando limitar a transmissão do vírus, os pacientes infectados devem ficar protegidos dos mosquitos vetores, sendo recomendado, por isso, o uso de repelentes.
Os portadores se beneficiam do uso de analgésicos, entretanto, medicamentos à base de ácido acetilsalicílico (aspirina) não devem ser utilizados, pois afinam o sangue e podem aumentar o risco de sangramentos.
Nesses casos, os medicamentos de escolha são o paracetamol e a dipirona, pois podem proporcionar o alívio de sintomas de dor e febre. Também é muito importante que o paciente beba bastante líquido para se manter hidratado.
Os sintomas desaparecem espontaneamente dentro de 4 a 7 dias.
Como cada doença é causada por um tipo de organismo, elas requerem um tipo de exame diferente para serem identificadas. Confira agora as principais ISTs e os respectivos exames utilizados para diagnosticá-las:
HPV
É possível identificar as lesões da infecção através de exames de rotina como:
- Papanicolau;
- Vulvoscopia;
- Peniscopia;
- Anuscopia;
- Colposcopia.
Outras formas de se diagnosticar a doença são o teste genético PCR e o teste de captura híbrida, que identificam a presença do vírus ou do seu conteúdo genético no tecido estudado.
Exames como o PCR e o de captura híbrida podem trazer informações como o tipo, carga viral e verificar se o HPV é oncogênico, ou seja, se é cancerígeno.
A investigação deve ser feita assim que surja a suspeita de infecção, pois se pode ficar assintomática por anos antes de começar a manifestar sintomas.
HIV/Aids
A maneira mais utilizada para diagnosticar o HIV é o teste anti-HIV e o ELISA (imunoensaio enzimático). Esses exames buscam identificar a presença do vírus por meio do seu conteúdo genético ou pela presença de anticorpos e de RNA viral no sangue.
Além disso, é possível realizar testes gratuitamente pelo Sistema Único de Saúde e farmácias, que utilizam gotas de sangue ou saliva como amostra.
Quando um anticorpo anti-HIV é encontrado no sangue, é necessário fazer um exame adicional, chamado teste confirmatório. Deve-se realizar os exames após 3 semanas ou até 3 meses depois da relação de risco.
Apesar de não ser exatamente um meio de diagnóstico, também é possível identificar a presença do vírus na hora de realizar uma doação de sangue. O teste é feito como medida de prevenção e pode apontar a infecção.
Gonorreia
Os principais exames para identificar a gonorreia é através da bacterioscopia, cultura e exame de reação de polimerase em cadeia (PCR) para gonococo (bactéria da gonorreia) na secreção uretral, vaginal ou anal. Entre 2 a 3 dias após a relação desprotegida, se pode realizar os exames.
A bacterioscopia e a cultura permitem a visualização das bactérias presentes na secreção, enquanto o PCR busca encontrar o material genético da bactéria.
Sífilis
A sífilis pode ser identificada através dos seguintes exames:
- Exame de sangue;
- Cultura de bactérias;
- Punção lombar.
Estes exames indicam a presença de anticorpos contra a bactéria ou a presença dela nas secreções das lesões. A punção lombar só é feita nos casos em que existe a suspeita de que o paciente está com complicações neurológicas causadas pela sífilis.
Clamídia
Os principais exames utilizados para identificar a clamídia são:
- Sorologia;
- PCR na urina, lesão ou secreção.
Esses exames indicam a presença de anticorpos ou de material genético da bactéria no sangue, ou secreção. Após alguns dias da suspeita ou do aparecimento dos sintomas é possível fazer os exames.
Herpes genital
Em muitos casos, apenas o exame físico simples consegue diagnosticar o problema, mas o(a) médico(a) pode optar por realizar alguns exames para se certificar do diagnóstico.
Tais exames são o de sangue, que busca encontrar anticorpos para o vírus da herpes genital, e o PCR (Reação em Cadeia da Polimerase), que detecta a presença do material genético do vírus.
Hepatites (B e C)
O diagnóstico das hepatites pode ser realizado de diversas maneiras. Exames físicos e de sangue podem ser solicitados para verificar se há a presença da hepatite e especificar qual o tipo. Os principais exames utilizados para o diagnóstico são:
- Teste de anticorpos virais;
- Exames de sangue (AST e ALT);
- Testes de função hepática;
- Ultrassonografia abdominal;
- Exame físico.
Cancro mole
O diagnóstico do cancro mole é normalmente feito por meio dos sinais vistos no quadro clínico, ou seja, o médico avalia todos os sintomas, o histórico do paciente e os sinais visíveis da doença.
Também é possível fazer o diagnóstico através da coleta do material da úlcera para cultura ou PCR. Contudo, os dois métodos não são tão simples e não estão sempre disponíveis em todos os laboratórios.
HTLV
Geralmente, os portadores de HTLV descobrem que possuem a doença por acaso, durante um exame de sangue. Entretanto, assim como o HIV, o diagnóstico definitivo só é estabelecido depois da realização dos testes ELISA e Western-bolt, específicos para este tipo de retrovírus.
Mycoplasma genitalium
O único método com real eficácia para diagnosticar o Mycoplasma genitalium é o teste de Reação em Cadeia da Polimerase (PCR).
Doença Inflamatória Pélvica (DIP)
Para realizar o diagnóstico da Doença Inflamatória Pélvica é necessário fazer um exame físico que inclui o exame pélvico. Desta forma, é necessário coletar uma amostra do colo do útero para excluir outras possibilidades.
Se for necessário, é feito uma ultrassonografia da pelve, que pode detectar abcessos nas trompas e o ovários ou a presença de uma gravidez ectópica (fora do útero).
Caso o diagnóstico ainda seja incerto, o médico pode pedir uma laparoscopia (endoscopia abdominal) para confirmar as suspeitas.
Ebola
O diagnóstico da ebola é complicado, pois, ao analisar somente os sintomas, é possível que a equipe médica desconfie de outras doenças como a cólera, hepatite, malária, meningite e febre tifoide, que possuem sintomas muito parecidos.
Como o vírus está isolado em alguns locais do mundo, é difícil que a ebola surja como uma suspeita. Contudo, se isso acontecer, a equipe médica pode fazer o teste ELISA para identificar a presença do vírus ebola.
Se diagnosticada, a pessoa deve ser isolada do público imediatamente para evitar a propagação do vírus.
Donovanose
Primeiramente, o(a) médico(a) vai desconfiar que se trata da donovanose com base nos sintomas e no histórico do(a) paciente(a). Em seguida, exames laboratoriais específicos, como a biópsia de tecidos, podem ser pedidos para confirmar a suspeita.
Linfogranuloma venéreo
O diagnóstico é realizado através da detecção de anticorpos à toxina de clamídia em um exame similar ao PCR. Também é possível fazer testes diretos, como o ELISA.
Tricomoníase
O diagnóstico é feito com base na avaliação dos sintomas e aspecto da secreção íntima feminina. Portanto, para garantir um grau de veracidade, o médico poderá utilizar os seguintes exames:
- Papanicolau;
- Teste de pH vaginal;
- Exame de cultura de microorganismos;
- Exame de citologia;
- Coleta da secreção vaginal;
- Cultura da secreção (PCR);
- Exame de sangue.
Zika
Para diagnosticar a zika é importante estar atento aos sintomas, que podem se parecer bastante com os de uma gripe comum. Em geral, o(a) médico(a) normalmente consegue saber que se trata de zika por conta de condições contextuais, como se a área da pessoa em suspeita está sofrendo de um surto de doenças causadas pelo Aedes Aegypti.
Entretanto, ainda assim é possível fazer alguns exames para diagnosticar a zika. São eles:
- Isolamento viral;
- PCR;
- Sorologia.
Fatores de risco
Como vimos anteriormente, muitas das ISTs não são transmitidas exclusivamente por relações sexuais, então, existem diversos fatores de risco como:
Relações sexuais sem proteção
Um fator de risco comum a todas as infecções que se encaixam na categoria das ISTs são as relações sexuais desprotegidas. Ao deixar de usar o preservativo, você se expõe à possibilidade de contaminação por qualquer uma dessas doenças.
Vale lembrar que a infecção pode ocorrer mesmo em relações estáveis. Seu(a) parceiro(a) pode ter se contaminado de outras formas que não envolvam o contato sexual: como uma infecção do Zika por uma picada de mosquito, ou, quem sabe, exposição a agulhas infectadas ao fazer uma tatuagem.
Portanto, mesmo com parceiro(a) fixo(a), procure sempre usar o preservativo, pois ela é a melhor maneira de prevenção.
Entrar em contato com fluidos contaminados
Muitas das doenças que vimos ao longo do texto são transmitidas através do contato com feridas e secreções contaminadas e também por relações sexuais. No caso do ebola, a pessoa infectada tem que ser completamente isolada, pois a doença se espalha rapidamente e pode provocar um surto com altos números de fatalidade.
IST tem cura?
Algumas possuem e outras apenas tratamento a fim de proporcionar uma melhor qualidade de vida. Cada IST possui características próprias, é causada por um agente etiológico específico e, por conta disso, não é possível afirmar que as IST, de modo geral, têm cura. Apesar disso, muitas delas, apesar de serem incuráveis, possuem tratamento.
As ISTs que têm cura são:
- Sífilis;
- Gonorreia;
- Clamídia;
- Hepatites B e C;
- Cancro mole;
- Mycoplasma genitalium;
- Doença Inflamatória Crônica (DIP);
- Donovanose;
- Linfogranuloma venéreo;
- Tricomoníase.
Já as ISTs que não têm cura (mas têm controle) são:
Qual o tratamento?
Nem todas as ISTs têm cura, mas grande parte delas possui alguma forma de tratamento. Os tratamentos vão curar a doença ou amenizar os sintomas e melhorar a qualidade de vida do paciente, como veremos a seguir:
Herpes
A herpes não tem cura. Entretanto, seu tratamento visa diminuir e evitar a ocorrência de surtos, amenizar os sintomas e diminuir as chances de transmissão e complicações.
Através do uso de medicamentos orais e tópicos, o paciente pode se livrar dos sintomas, mas a infecção continuará no corpo.
Sífilis
Por outro lado, a Sífilis possui cura. Segundo as diretrizes da OMS, o uso de penicilina benzatina, um antibiótico injetável, é a forma mais eficaz para a cura, sendo que esse tratamento é mais barato e prático do que os antibióticos orais.
Leia mais: O que são antibióticos, tipos e principais exemplos
Gonorreia
Assim como a sífilis, a gonorreia pode ser curada através do uso de antibióticos, desde que seu diagnóstico seja realizado antecipadamente.
Clamídia
No caso da clamídia, também é possível atingir a cura através do uso de antibióticos até que a bactéria seja completamente eliminada. Como os sintomas da clamídia e da gonorreia são parecidos, é bastante provável que o médico prescreva antibióticos específicos para as duas infecções.
Hepatite B
A hepatite B é tratada essencialmente através do uso de antivirais. Também é possível tomar a vacina para prevenção do vírus B, indicada para todos os recém-nascidos e recomendada para todos os profissionais que lidam diariamente com o público.
Hepatite C
A hepatite C também é tratada com o uso de antivirais. Porém, diferente do vírus B, aqui não se possui vacina disponível.
Cancro mole
O cancro mole pode ser curado através do uso de antibióticos aliados a medidas básicas de higiene.
HTLV
Até o momento, não existem tratamentos para os casos assintomáticos da doença, entretanto, pacientes que tiveram manifestações neurológicas podem fazer fisioterapia e reabilitação para diminuir o impacto dos sintomas e aumentar a qualidade de vida.
HIV
Não existe forma de curar o HIV, mas o tratamento medicamentoso hoje permite que os pacientes infectados diminuam a carga viral para níveis em que o vírus fica praticamente indetectável no sangue.
No Brasil, esses medicamentos são distribuídos gratuitamente desde 1996 para todos que necessitam do tratamento.
Mycoplasma genitalium
O tratamento do mycoplasma é realizado através do uso de antibióticos específicos conforme a recomendação médica. Ele busca eliminar a infecção do organismo e, assim como em todas as outras ISTs, os parceiros também devem ser tratados.
Doença inflamatória pélvica (DIP)
O principal objetivo do tratamento da DIP é curar a infecção antes que ela consiga provocar danos aos órgãos reprodutores. É feito preferencialmente com o uso de antibióticos por via oral ou intramuscular.
Ebola
Não existe cura para o ebola, porém existe tratamento para sua prevenção. Aprovado pela Agência Europeia de Medicamentos (EMA) a primeira vacina para prevenção do ebola vem sendo testada desde 2015 e aprovada para uso em 2019. Desde então, tem mostrado grande eficácia para conter novos surtos da doença.
Infelizmente, ainda não há muitas informações de testes da vacina em pacientes já infectados, ou seja, nesse caso ainda se segue os padrões antigos de tratamento onde se exige um suporte intensivo que deve ser realizado, de preferência, em hospitais de referência para o tratamento de doenças infecciosas graves.
O tratamento padrão, no fim das contas, limita-se à terapia de apoio, que consiste em manter o paciente hidratado e os níveis de oxigênio e pressão sanguínea em patamares seguros.
Donovanose
A donovanose também é tratada através do uso de antibióticos específicos com a orientação médica. No caso do surgimento de lesões extensas, é possível removê-las por meio de cirurgia.
Linfogranuloma venéreo
O tratamento do linfogranuloma venéreo é feito através do uso de antibióticos usados conforme a orientação médica. Com isso, é possível curar a enfermidade, mas ainda assim continua sendo necessário alertar todos os parceiros sexuais recentes para evitar a proliferação da infecção.
Tricomoníase
O tratamento da tricomoníase é realizado para erradicar do organismo o agente causador. Antibióticos e quimioterápicos podem ser utilizados para atingir esse resultado, e o tratamento tópico ajuda a reduzir os sintomas enquanto a infecção não for curada.
Zika
O tratamento do Zika visa aliviar os sintomas, pois, tecnicamente, a doença não tem cura. Buscando limitar a transmissão do vírus, os pacientes infectados devem ficar protegidos dos mosquitos vetores, sendo recomendado, por isso, o uso de repelentes.
Os portadores se beneficiam do uso de analgésicos, entretanto, medicamentos à base de ácido acetilsalicílico (aspirina) não devem ser utilizados, pois afinam o sangue e podem aumentar o risco de sangramentos.
Nesses casos, os medicamentos de escolha são o paracetamol e a dipirona, pois podem proporcionar alívio de sintomas de dor e febre. Também é muito importante que o paciente beba bastante líquido para se manter hidratado.
Os sintomas tendem a ser aliviados espontaneamente de 4 a 7 dias.
Como se prevenir das ISTs?
Quando falamos de IST, a principal forma de prevenção ocorre através do uso de preservativos. É muito importante usá-lo corretamente sempre e em todas as relações sexuais.
A seguir, confira algumas dicas para fazer o uso correto dos preservativos:
- Sempre verifique a data de validade;
- Abra as embalagens com cuidado;
- Nunca use os dentes para abri-las, pois pode danificar o preservativo;
- Só use lubrificantes à base de água;
- Coloque o preservativo somente quando o pênis estiver ereto;
- Aperte a ponta do preservativo para retirar todo o ar antes de desenrolar o produto até a base do pênis;
- Após a ejaculação, retire o preservativo com cuidado, fechando a abertura;
- Jogue o preservativo utilizado no lixo, pois ele não é reutilizável.
Quanto às outras formas de transmissão, a melhor maneira de se prevenir é se atentando aos fatores de risco, como a presença do mosquito aedes aegypti, no caso do Zika, e tomar todas as medidas de prevenção necessárias.
Também é possível se prevenir por vacinas. Apesar de serem um método eficaz e seguro, não são todas as ISTs que podem ser prevenidas dessa maneira, como pode observar a seguir:
Vacinas
Mais do que deixar um indivíduo imune, a vacinação busca deixar a sociedade na totalidade protegida, afinal, se 90% das pessoas estiverem imunes, a doença tem mais dificuldade de se espalhar.
Porém, dificilmente uma população por completo vai ser vacinada para uma doença específica, pois existem aqueles indivíduos que possuem problemas de imunossupressão, como gestantes, pacientes com AIDS e doenças autoimunes, que necessitam de corticoides ou pacientes que estão passando pelo tratamento do câncer.
Apesar disso, quando você se vacina, não está protegendo somente a você mesmo, mas a sua comunidade na totalidade. Desta forma, existem algumas ISTs que podem ser prevenidas através da vacinação. São elas:
- HPV;
- Hepatite B.
Ambas as vacinas podem ser adquiridas em clínicas particulares, mas também são fornecidas gratuitamente pelo Sistema Único de Saúde (SUS).
Leia mais: Vacina HPV: para que serve? Efeitos colaterais, dose e preço
As IST são infecções que podem ser transmitidas por relações sexuais, mas não exclusivamente por elas. Por isso, além de prezar pela segurança dos preservativos, procurar sempre se manter informado sobre o assunto é indispensável!
Portanto, siga as redes sociais e o portal do Minuto Saudável a fim de permanecer sempre informado sobre saúde!
Referências
- IST — Departamento de Doenças de Condições Crônicas e Infecções Sexualmente Transmissíveis;
- Sexually Transmitted Diseases (STDs).
- Primeira vacina contra o vírus ebola é aprovada na União Europeia — Associação Nacional de Hospitais Privados;
- Políticas públicas em infecções sexualmente transmissíveis no Brasil — Revista Brasileira de Epidemiologia;
- Abordagem nas doenças sexualmente transmissíveis — Anais Brasileiros de Dermatologia;
- Infecções Sexualmente Transmissíveis — Ministério da Saúde.
- Dr. Paulo Caproni (CRM/PR 27.679 | CRM/SC 25.853 | CRM/SP 144.063), graduado em Medicina pela Pontifícia Universidade Católica do Paraná. Residência Médica em Medicina Preventiva e Social pela USP-SP (PROAHSA). MBA em Gestão Hospitalar e de Sistemas de Saúde (CEAHS) pela FGV-SP.

Compartilhe
Somos uma empresa do grupo Consulta Remédios. No Minuto Saudável você encontra tudo sobre saúde e bem-estar: doenças, sintomas, tratamentos, medicamentos, alimentação, exercícios e muito mais. Tenha acesso a informações claras e confiáveis para uma vida mais saudável e equilibrada.
Minuto Saudável © 2024 — Blog de Saúde, Beleza e Bem-estar
Política de Privacidade



